Гайморит: симптомы и методы лечения
Гайморит — это воспалительное заболевание, проявляющееся патологическим процессом в гайморовой пазухе. Ставит диагноз гайморит врач отоларинголог. Врачи констатируют, что с каждым годом людей обращающихся за помощью в больницу все больше, а гайморит лидирующее заболевание ЛОР органов. Поэтому коэффициент заболевания гайморитом увеличивается. Он может быть сопутствующим заболеванием простудных заболеваний или выступать отдельной болезнью.
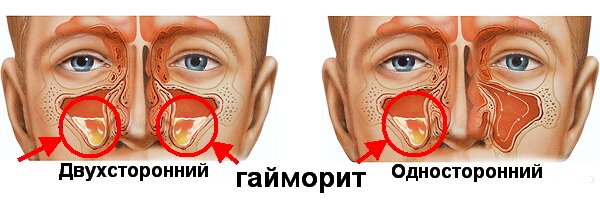
В гайморовой пазухе образуется отек и воспаление, за счет чего там скапливается слизь. При дальнейшем процессе может образовываться гнойное содержимое, которое скапливается с одной стороны или в обеих пазухах. Гайморовы пазухи располагаются с обеих сторон носа, и поэтому человек постоянно ощущает в этих областях дискомфорт.
Поставить диагноз гайморит может только квалифицированный отоларинголог, поэтому самостоятельно ставить диагноз и начинать лечение ни в коем разе нельзя, это грозит серьезными осложнениями.
Виды
Существует несколько классификаций гайморита.
- В зависимости от длительности патологического процесса: бывает хронический процесс и острый.
- От расположения в гайморовой пазухе: односторонний или более тяжелая стадия – двухсторонний.
- Еще одна классификация от происхождения:
- инфекционного характера. Например: бактериальный, вирусный или может быть грибковый;
- экссудативный;
- аллергический;
- продуктивный, характеризуется разрастанием слизистой пазух;
- вазомоторный;
- атрофический, бывает только в случае хронического процесса;
- некротический.
Острый гайморит характеризуется быстрым развитием болезни, и течение заболевания длится не более трех недель. Хроническим заболевание становится при не долеченном процессе или течение заболевания больше трех недель.
Факторы
Факторов возникновения воспалительного процесса в носовых полостях очень большое количество. В основном главную роль играют инфекционные заболевания разной этиологии. Это может быть простая простуда или более серьезные заболевания. Выделяют ряд факторов, которые могут провоцировать развитие гайморита:
- не долеченные вирусные заболевания;
- сниженный иммунитет;
- искривление перегородки;
- аденоиды (чаще проявляются у детей);
- аллергический и вазомоторный ринит;
- хронические очаги инфекции в организме;
- аномалии носа (чаще всего это врожденный дефект);
- гипертрофия носовых ходов.
При зимнем времени года или длительных промерзаниях человека все факторы усиливаются. При снижении иммунной системы организм человека просто неспособен справиться с рядом патологических микроорганизмов, и сильно подвержен их влиянию.
Причины
Как говорилось ранее, самая распространенная причина — это проникновение инфекции в гайморовы пазухи. Путей проникновения несколько: воздушно-капельным — при вдыхании вируса или через кровь (распространение вирусов по организму).
- скопление в глотке бактерий;
- травма. Травма носа может спровоцировать воспалительный процесс в носу или гайморит;
- затянувшийся ринит;
- у детей частая причина – хламидии и микоплазма. Этот фактор нужно учитывать при назначении лечения. Бывают случаи назначения антибактериальных средств ребенку, а после курса лечения улучшений не наблюдается. При лечении этого вида гайморита назначают определенную группу антибиотика – макролиды. Например: Эритромицин или Сумамед;
- простуда, которая не до конца была вылечена;
- пребывание в местах сильных сквозняков или кондиционеров;
- работа на производстве с вредными условиями. Например: химические заводы, производство цемента, работа в пылевых условиях;
- зубы. Частая причина — это воспалительные процессы в ротовой полости. Несоблюдение гигиены зубной полости, кариес, отсутствие задних зубов или пародонтоз приводят к гаймориту;
- грипп, ОРЗ часто дают осложнение в виде гайморита;
- аномалии гайморовых пазух;
- полипы;
- аллергические проявления;
- туберкулез может дать осложнение в виде гайморита;
- грибковая инфекция;
- любые ЛОР болезни.
Долгое применение капель в нос губительно влияет на микрофлору носовой полости, поэтому нельзя злоупотреблять сосудосуживающими каплями. Они также могут послужить причиной гайморита.
Тонзиллит или фарингит в хроническом виде могут стать носителями инфекции, которая при сморкании носа может занестись в гайморовы пазухи.
Симптомы
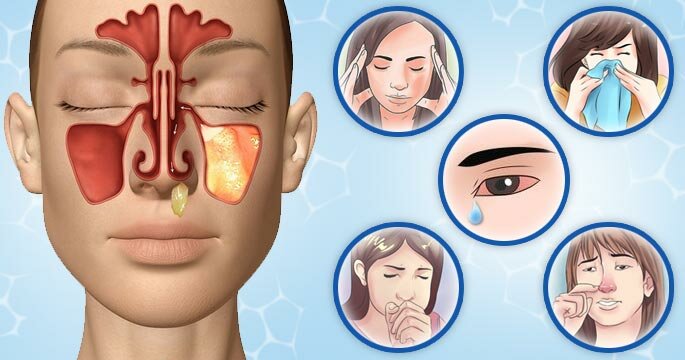
Первичные симптомы гайморита – это выделения из носа на протяжении длительного периода (более 21 дня). В этом случае нужно посетить врача, для опровержения диагноза гайморит. При гайморите могут быть различные выделения от прозрачной слизи до гнойного содержимого.
Токсины, выделяющиеся в кровь, при гайморите могут спровоцировать резкое ухудшение состояния. Поднимается высокая температура (39-40 С), заложенность носа, сильная слабость, боль в висках. При первых признаках требуется диагностика гайморита.
Острый процесс
Главный признак острого процесса это постоянная боль в области пазух. Боль может быть односторонней (при одностороннем процессе) или с обеих сторон. Больные часто жалуются на чувство распирания и жжения в носу. Еще можно выделить такие симптомы:
- самочувствие больного тяжелое;
- температура до 39-40 С;
- иррадиирущая боль в зубы, уши или виски;
- выделение слез из глаз на свет;
- ощущение запахов сильно снижено;
- выделение из носа (слизь или гной), в редких случаях выделений нет совсем.
При надавливании или прикосновении на область пазухи боль становится выраженного характера, иногда может быть выраженный отек под веком.
Хронический процесс
При хроническом гайморите иногда случаются осложнения в виде перехода гнойного содержимого в мозг. Для предотвращения этого никогда нельзя затягивать с обращением к специалисту.
Симптомы:
- постоянное чувство недомогания;
- в вечернее время возникновение неожиданной головной боли;
- снижение чувства запахов;
- заложенность носа;
- ночной храп;
- дискомфорт в области пазух.
Только врач сможет поставить диагноз и назначить эффективное лечение хронического гайморита.
Диагностика
Диагностику проводит опытный ЛОР врач. Для этого он использует разные методы обследования. При первичном обращении к отоларингологу врач проводит осмотр носовых полостей. Для этого используется риноскопия носа. Она бывает передняя и задняя. Используется специальный инструмент риноскоп.
Дальнейшее обследование производится с помощью рентгеновского снимка. На снимке видны затемнения в определенной области. На фоне этого врач локализирует патологический процесс. При необходимости детального обследования может быть назначена компьютерная томография.
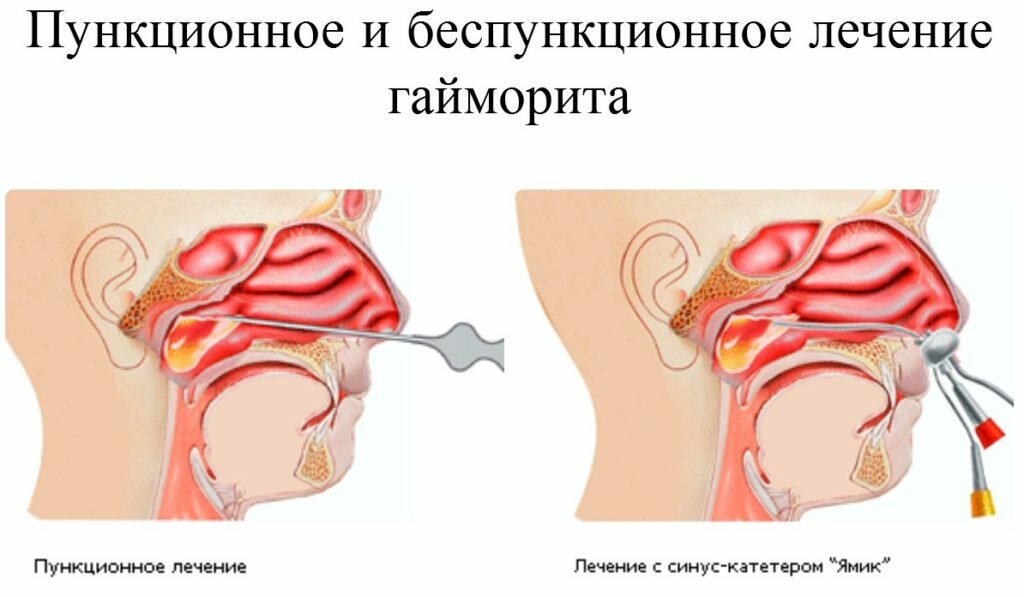
В некоторых случаях делается пункция для диагностики. Содержимое отправляется на исследование, выявления возбудителя и чувствительности к медикаментозным средствам.
На фоне всех проведенных исследований врач точно может поставить диагноз – гайморит.
Лечение
При постановлении диагноза «гайморит» следует незамедлительное назначение лечения. Оно делится на хирургическое вмешательство (пункция) и медикаментозное лечение. При назначении консервативного лечения требуется комплексная терапия. Отоларинголог назначает антибиотики широкого спектра действия (чаще цефалоспорины или пенициллиновый ряд). Курс антибиотиков должен составлять не меньше недели, для устранения повторного рецидива. Антисептические средства местного применения в виде промывания носа (фурациллин, диоксидин). Капли в нос, сосудосуживающего характера (нафтизин, виброцил, називин). Жаропонижающие средства при повышении температуры (парацетамол, нимид).
Врач может назначить капли из составления нескольких препаратов. Например: нафтизин 10 мл + диоксидин 10 мл.
На дневном стационаре или в стационарных условиях отоларинголог может назначить промывание носа физрастрором и специальным аппаратом «отсосом». Данная процедура хорошо зарекомендовала себя и может применяться даже маленьким детям.
В случае осложненного процесса может быть предложена пункция носа. Эта процедура представляет собой прокол в гайморову пазуху и сбор всего содержимого ее. Процедура проводится в стационарных условиях, и после нее больной наблюдается в течение нескольких дней. При правильно проведенном проколе осложнений быть не должно.
Видео